Coagulação é o processo de transformação do sangue líquido num coágulo sólido, o que, em casos de hemorragias, auxilia na interrupção do sangramento, fechando os vasos sanguíneos e, portanto, impedindo que o sangue extravase. Em casos de formação de coágulos intravascularespodem ocorrer tromboses arteriais ou venosas.
Como se dá a coagulação sanguínea?
A coagulação sanguínea se dá por uma sequência de eventos químicos e plaquetários (plaquetas são um dos tipos de células sanguíneas) que resultam na formação de um coágulo de fibrina que faz a hemostasia (cessação do sangramento) e ajudam a parar o sangramento e a reparar o tecido danificado.
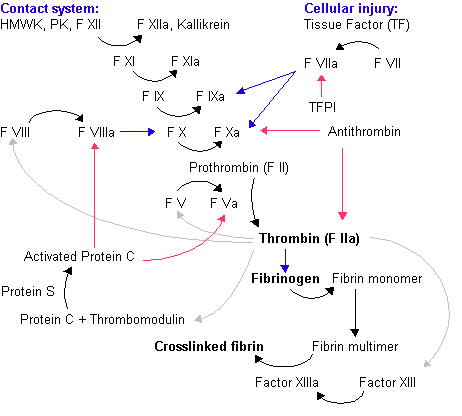
Os componentes da coagulação incluem as plaquetas, os vasos sanguíneos e as proteínas da coagulação do sangue, entre outras coisas. A coagulação se dá pela ativação dos chamados fatores de coagulação, numerados por algarismos romanos, de I a XII, a qual se faz por duas vias: A qual se faz por duas vias: uma intrínseca, que ocorre no interior dos vasos sanguíneos quando o sangue entra em contato com regiões da parede do vaso com alguma lesão, e outra extrínseca, quando o sangue extravasa dos vasos para os tecidos conjuntivos, no que se usa chamar "cascata da coagulação". Ambas as vias acabam por se juntarem na formação do coágulo de fibrina. O ponto comum entre as duas vias é a conversão da protrombina em trombina. A trombina tem várias funções, mas a principal delas é a conversão do fibrinogênio em fibrina. O cálcio e a vitamina K são ditos cofatores da coagulação e agem facilitando o processo de coagulação sanguínea. No sentido inverso, algumas substâncias ditas anticoagulantes, agem dificultando o processo da coagulação do sangue e são utilizadas com essa finalidade em algumas situações clínicas.
Quais são as diferenças entre coagulação sanguínea e hemostasia?
A coagulação é o processo pelo qual o sangue líquido se transforma em sólido; hemostasia é o conjunto de mecanismos pelos quais se procura manter o sangue no interior dos vasos, sem extravasar. A coagulação sanguínea é um dos fatores de hemostasia, talvez o principal deles. Logo iniciado o extravasamento de sangue de um vaso lesado, as plaquetas migram para o local em maior quantidade, aderem ao endotélio dos vasos e se agregam, formando um tampão local. Em seguida, componentes do plasma, chamados fatores de coagulação, agem para formar fios de fibrina, que fortalecem esse tampão. Ao mesmo tempo, ocorre uma vasoconstrição, o que diminui acirculação local. Quando o vaso lesado é de grande calibre esse processo não se dá, em virtude da grande quantidade de sangue jorrado e da maior pressão dele.
Como o médico trata os transtornos da coagulação sanguínea?
Conforme o problema com que esteja às voltas, o médico pode desejar facilitar ou dificultar o processo decoagulação do sangue. Algumas enfermidades resultam de dificuldades no processo de coagulação, como ahemofilia, por exemplo, outras, ao contrário, de uma ativação anormal desse processo, como ocorre na chamadacoagulação intravascular disseminada. Muitas vezes o médico deseja prevenir a formação de trombos nas artérias e nas veias e a eventual transformação deles em êmbolos que possam vir a interromper a circulação como, por exemplo, em casos de varizes, imobilidade prolongada das pernas ou em pacientes portadores de cardiopatias. Nos casos nos quais deseje dificultar o processo de coagulação, em geral, o médico usa os medicamentos chamadosanticoagulantes. Nos casos contrários, usa derivados sanguíneos que contenham fatores de coagulação, conforme a natureza do problema.
Como o médico diagnostica os transtornos da coagulação sanguínea?
Os exames clássicos para avaliar a coagulação são os chamados tempo de sangramento e tempo de coagulação, exames laboratoriais que medem o tempo necessário para fazer cessar a hemorragia de um pequeno ferimento (de aproximadamente dois milímetros de profundidade). O exame do tempo de sangramento avalia a hemostasiaprimária e o tempo de coagulação avalia a via intrínseca da coagulação.
Um aumento do tempo de sangramento evidencia a dificuldade na formação de um tampão hemostático, como ocorre, por exemplo, na baixa das plaquetas (plaquetopenia), uso de aspirina, mieloma múltiplo, uremia, insuficiência hepática e outras. Um tempo de coagulação alterado atesta a presença de defeitos dos fatores da coagulação. Valores aumentados estão presentes, por exemplo, na hemofilia e na presença de anticoagulante circulante. O valor normal do tempo de sangramento é de até cinco minutos e o do tempo de coagulação entre quatro e dez minutos.
Como se realiza o exame do tempo de sangramento e do tempo de coagulação?
O tempo de sangramento pode ser medido por diversos métodos. O mais comum deles consiste em medir a duração do sangramento após uma incisão de pele. O tempo de sangramento depende da elasticidade da parede dos vasos sanguíneos e da quantidade e capacidade funcional das plaquetas. Em geral esse teste é usado para rastreamento pré-operatório, embora seja também efetuado em pacientes com histórias pessoais ou familiares de desordem de sangramento. O exame tem como objetivo avaliar a função hemostática global e detectar desordenscongênitas ou adquiridas de função plaquetária. O paciente não precisa estar em jejum. Uma pequena quantidade de sangue normalmente é colhida por meio de uma perfuração praticada com um estilete em alguma região bem vascularizada do corpo, como a polpa de um dedo, por exemplo. Outros exames como o tempo de trombina e o tempo de tromboplastina ativada também podem ser realizados.
Quais são as complicações possíveis a partir de transtornos na coagulação sanguínea?
Desordens na coagulação podem levar a um aumento do risco de hemorragias ou, ao contrário, de formação detrombos e de embolismos. Essas hemorragias devidas a transtornos da coagulação sanguínea ocorrem no interior das vísceras, na pele, nas mucosas do nariz, boca ou gengivas, ou então por via vaginal.
Chama-se diátese hemorrágica à tendência para sangramento sem causa aparente ou a uma hemorragia mais intensa ou prolongada do que seria normal, após um traumatismo. Pode dever-se a uma anormalidade da paredevascular, a uma alteração das plaquetas ou do sistema de coagulaçãoA coagulação sanguínea é uma sequência complexa de reações químicas que resultam na formação de um coágulo de fibrina. É uma parte importante da hemostasia (o cessamento da perda de sangue de um vaso danificado), na qual a parede de vaso sanguíneo danificado é coberta por um coágulo de fibrina para parar o sangramento e ajudar a reparar o tecido danificado. Desordens na coagulação podem levar a um aumento no risco de hemorragia, trombose ou embolismo.
A coagulação é semelhante nas várias espécies de mamíferos. Em todos eles o processo envolve um mecanismo combinado de fragmentos celulares (plaquetas) e proteínas (fatores de coagulação). Esse sistema nos humanos é o mais extensamente pesquisado e consequentemente o mais bem conhecido. Esse artigo é focado na coagulação sanguínea humana.
Índice
[esconder]Visão geral[editar | editar código-fonte]
Em um indivíduo normal, a coagulação é iniciada dentro de 20 segundos após a lesão ocorrer ao vaso sanguíneo causando dano às células endoteliais. As plaquetas formam imediatamente um tampão plaquetário no local da lesão. Essa é a chamada hemostasia primária. A hemostasia secundária acontece quando os componentes do plasma chamados fatores de coagulação respondem (em uma completa cascata de reações) para formar fios de fibrina, que fortalecem o tampão plaquetário. Ao contrário da crença comum, a coagulação a partir de um corte na pele não é iniciada pelo ar ou através da secagem da área, na verdade ocorre através das plaquetas que se aderem e que são ativadas pelo colágeno do endotélio do vaso sanguíneo que fica exposto, quando cortado o vaso. As plaquetas ativadas então liberam o conteúdo de seus grânulos, que contém uma grande variedade de substâncias que estimulam uma ativação ainda maior de outras plaquetas e melhoram o processo hemostásico.
Hemostasia Primária[editar | editar código-fonte]
- Vasoconstrição: primeiramente o vaso lesado se contrai.
- Adesão: Inicia-se quando as plaquetas se aderem ao endotélio vascular. Essa aderência acontece com uma ligação entre a glicoproteína Ib/IX/V na superfície das plaquetas e colágeno exposto durante a lesão do endotélio. Essa ligação é mediada pelo fator de von Willebrand que funciona como uma "ponte" entre a superfície da plaqueta e o colágeno. Quando ocorre uma desordem qualitativa ou quantitativa deste fator ocorre a Doença de von Willebrand. A aderência leva a ativação plaquetária. Quando ocorre falta da glicoproteína Ib ocorre a Síndrome de Bernard-Soulier.
- Ativação Plaquetária: Quando ocorre a ativação das plaquetas, elas mudam de forma e liberam conteúdos dos seus grânulos no plasma entre eles produtos de oxidação do ácido araquidônico pela via cicloxigenase (PGH2 e seu produto, o tromboxane), ADP, fator de ativação plaquetária (PAF). Quando ocorre uso de aspirina por um indivíduo, ocorre a inativação da enzima cicloxigenase evitando a síntese de PGH2 e tromboxane e ocorre um prolongamento do tempo de sangramento.
- Agregação plaquetária: as plaquetas se agregam uma às outras, formando o chamado "trombo branco".
Hemostasia Secundária[editar | editar código-fonte]
Cascata de Coagulação[editar | editar código-fonte]
Possui duas vias: intrínseca (via da ativação de contato) e extrínseca (via do fator tissular). Ambas vias tem grande importância e acabam se juntando para formação do coágulo de fibrina. Os fatores de coagulação são numerados por algarismos romanos e a adição da letra a indica que eles estão em sua forma ativada. Os fatores de coagulação são geralmente enzimas (serino proteases) com exceção dos fatores V e VIII que são glicoproteínas e do fator XIII que é uma transglutaminase. As serino proteases agem clivando outras proteínas.
Via intrínseca[editar | editar código-fonte]
- Necessita dos factores de coagulação VIII, IX, X, XI e XII além das proteínas pré-calicreína (PK), cininogênio de alto peso molecular (HWHK) e íons cálcio.
- Começa quando a PK, o HWHK, factor XI e XII são expostos a cargas negativas do vaso lesado, isso é chamado de "fase de contacto".
- A pré-calicreína então converte-se em calicreína e esta activa o fator XII.
- O fator XII activado acaba convertendo mais prekalicreína em calicreína e activando o factor XI. Na presença de íos cálcio, o fator XI ativado ativa o IX. Por sua vez o factor IX activado junto com o factor VIII activado, levam à activação do factor X. Deste modo, o complexo enzimático constituído pelo factor X activado, juntamente com o factor V activado e Ca++, denomina-se de Protrombinase.
Via Extrínseca[editar | editar código-fonte]
- Após a lesão vascular, o fator tecidual (fator III) é lançado e forma junto ao fator VII ativado um complexo (Complexo FT-FVIIa) que irá ativar os fatores IX e X.
- O fator X ativado junto ao fator V ativado formam um complexo (Complexo protrombinase) que irá ativar a protrombina em trombina.
- A trombina ativa outros componentes da coagulação entre eles os fatores V e VII (que ativa o fator XI que por sua vez ativa o fator IX). Os fatores VII, juntamente com o factor tecidual e Ca++ ativados formam o Complexo Tenase Extrínseco que por sua vez ativa o fator X.
Formação da Trombina[editar | editar código-fonte]
O ponto comum entre as duas vías é a ativação do fator X em fator Xa. Por sua vez, o Fator Xa converte a protrombina em trombina. A trombina tem várias funções:
- A principal é a conversão do fibrinogênio em fibrina. O fibrinogênio é uma molécula constituída por dois pares de três cadeias diferentes de polipeptídeos. A trombina converte o fibrinogênio em monômeros de fibrina e ativa o fator XIII. Por sua vez, o fator XIIIa liga de forma cruzada a fibrina à fibronectina e esta ao colágeno.
- Ativação dos fatores VIII e V e seus inibidores, a proteína C (na presença de trombomodulina).
- Ativação do Fator XIII.
Cofatores da coagulação[editar | editar código-fonte]
- Cálcio: Age mediando a ligação do Fatores IXa e Xa junto as plaquetas através da ligação terminal dos resíduos gamma-carboxil dos fatores IXa e Xa junto a fosfolípideos da membrana das plaquetas. O cálcio também está presente em vários pontos da cascata da coagulação.
- Vitamina K: Atua como cofator da enzima gamma-glutamil carboxilase que adiciona um carboxil ao ácido glutâmico residual dos fatores II, VII, IX e X e também as proteínas C, S e Z.
Inibidores da coagulação[editar | editar código-fonte]
Três substâncias mantêm a cascata da coagulação em equilíbrio. Defeitos quantitativos e qualitativos destas substâncias podem aumentar a tendência a trombose.
- Proteína C: Age degradando os fators Va e VIIIa. É ativado pela trombina em presença da trombomodulina e da coenzima proteína S.
- Antitrombina: Age degradando as serino proteases (trombina, FXa, FXIIa e FIXa)
- Inibidor do Fator Tissular: Inibe o FVIIa relacionado com a ativação do FIX e FX.
Exemplos de anticoagulantes farmacológicos:
Distúrbios da hemostasia[editar | editar código-fonte]
- Distúrbios das plaquetas e da parede do vaso
- Púrpura trombocitopênica imune (ITP)
- Púrpura trombocitopênica trombótica (TTP)
- Síndrome hemolítico-urémica (HUS)
- Trombastenia de Glanzmann
- Síndrome de Bernard-Soulier (complexo gricoprotéico Ib-IX-V anormal)
- Storage pool disorders
- Hemoglobinúria paroxística noturna
- Síndrome da plaqueta cinza: deficiência de grânulos alfa.
- Síndrome de Hermansky-Pudlak: deficiência de grânulos densos.
- Distúrbios da coagulação e trombose
- Coagulação intravascular disseminada
- Deficiências de fatores
- Hemofilia A (deficiência do Fator VIII)
- Hemofilia B (deficiência de Fator IX, "Christmas disease")
- Hemofilia C (deficiência de Fator XI, tendência de sangramento suave)
- Doença de Von Willebrand (o distúrbio de sangramento mais comum)
- Inibidores de fator
- Disfunção plaquetária
- Distúrbios de predisposição a trombose (veja: hipercoagulabilidade)
- Trombocitopenia induzida por heparina e trombose ("síndrome do coágulo branco")
- Síndrome antifosfolípide
- Lúpus anticoagulante
- Anticorpo anticardiolipina
- Fator V de Leiden e resistência à proteína C ativada
- Mutação da protrombina
- Deficiência de proteína C
- Deficiência de proteína S
- Deficiência de antitrombina III
- Níveis aumentados anormalmente dos fatores VIII e XI
Fatores de Coagulação[editar | editar código-fonte]
| Número ou Nome | Função |
|---|---|
| I (Fibrinogênio) | Formação do coágulo (fibrina) |
| II (Protrombina) | Sua forma ativada (IIa) ativa os fatores I, V, VIII, XIII, proteína C e plaquetas |
| Fator tissular | fator III |
| Cálcio | Necessário aos fatores de coagulação para estes se ligarem aos fosfolipídios (antigamente conhecido como fator IV) |
| V (pró-acelerina, fator lábil) | Cofator do X com o qual forma o complexo protrombinase |
| VII (Fator Estável ou Pró-convertina) | Ativa os fatores IX e X |
| VIII (Fator Anti-hemofílico) | Cofator do IX com o qual forma o complexo tenase |
| IX (Fator de Christmas) | Ativa o fator X e forma complexo tenase com o VIII |
| X (Fator de Stuart-Prower) | Ativa o II e forma complexo protrombinase com o V |
| XI (Antecedente Tromboplastina Plasmática ) | Ativa o XII, IX e pré-calicreína |
| XII (Fator de Hageman) | Ativa a pré-calicreína e p fator XI |
| XIII (Fator estabilizante de Fibrina) | Fibrina com ligação cruzada |
| Fator de von Willebrand | Liga-se ao fator VIII e ajuda na adesão plaquetária |
| Pré-calicreína | Ativa o XII e a pré-calicreína. Cliva o clininogênio de alto peso molecular. |
| Cininogênio de alto peso molecular (HMWK) | Ajuda na ativação do XII, XI, e pré-calicreína |
| Fibronectina | Ajuda na adesão celular |
| Antitrombina III | Inibe o fator IIa, Xa, e outras proteases; |
| Cofator heparina II | Inibe o IIa, cofator para heparina |
| Proteína C | Inativa o Va e VIIIa |
| Proteína S | Cofator para ativação da proteína C |
| Proteína Z | Ajuda na adesão da trombina aos fosfolipideos e estimula a degradação do fator X pelo ZPI |
| Proteína Z-relacionada ao inibidor de protease (ZPI) | Degrada fatores X (na presença da proteína Z) e XI (independentemente) |
| Plasminogênio | Converte-se em plasmina, lisa a fibrina e outras proteínas |
| Alfa 2-antiplasmina | Inibe a plasmina |
| Ativador do plasminogênio tissular (tPA) | Ativa o plasminogênio |
| Uroquinase | Ativa o plasminogênio |
Fibrinólise[editar | editar código-fonte]
É uma resposta ao depósito de fibrina formado no organismo de um indivíduo. O plasminogênio liberado pelas células endoteliais é ativado em plasmina cuja função é degradar a fibrina formada.
História[editar | editar código-fonte]
Descobertas iniciais[editar | editar código-fonte]
Teorias sobre a coagulação do sangue já existiam desde a antiguidade, mas foi no século XIX que as primeiras substâncias químicas foram descobertas. O fisiologista alemão Johannes Müller (1801-1858) descreveu a fibrina, a substância que compõem o trombo. Seu precursor solúvel, o fibrinogênio, foi assim batizado por Rudolf Virchow (1821-1902), e isolado quimicamente por Prosper Sylvain Denis (1799-1863).Alexander Schmidt sugeriu que a conversão de fibrinogênio em fibrina é o resultado de uma processo enzimático, e rotulou a enzima hipotética de "trombina" e seu precursor "protrombina".[1] [2] Nicolas Maurice Arthus descobriu em 1890 que o cálcio é essencial na coagulação.[3] [4] As plaquetas foram identificadas em 1865, e sua função foi elucidada por Giulio Bizzozero em 1882.[5]
A teoria do que a trombina é gerada pela presença de fator tecidual foi consolidada por Paul Morawitz em 1905.[6] Nesta época, sabia-se que o fator III é liberado pelos tecidos lesados, reagindo com a protrombina (II), que, juntamente com cálcio (IV), forma a trombina, que por sua vez converte o fibrinogênio em fibrina (I).[7]
Fatores de coagulação[editar | editar código-fonte]
O restante dos fatores bioquímicos no processo de coagulação foram amplamente descobertos no século XX.
Um primeiro indício quanto à própria complexidade do sistema de coagulação foi a descoberta de proacelerina (mais tarde chamada de Fator V) por Paul Owren (1905-1990) em 1947. Ele também postula que esta substância era precursora da acelerina (Fator VI), que mais tarde tornou-se a forma ativada de fator V (ou Va), daí, o VI não está em uso ativo.[7]
O fator VII (também conhecido como acelerador da conversão sérica de protrombina ou proconvertina, precipitada por sulfato de bário) foi descoberto em um paciente jovem do sexo feminino em 1949 e 1951 por diferentes grupos.
Factor VIII acabou por ser deficiente no clinicamente reconhecido mas etiologicamente indescritível hemofilia A, foi identificado em 1950 e é também conhecida como globulina anti-hemofílica, devido à sua capacidade de corrigir hemofilia A.[7]
O Fator IX foi descoberto em 1952, em um paciente jovem com hemofilia B chamado Stephen Christmas (1947-1993). Sua deficiência foi descrito pelo Dr. Rosemary Biggs e pelo professor R.G. MacFarlane em Oxford, no Reino Unido. O fator é, portanto, chamado Fator de Christmas. Christmas vive no Canadá, e fez campanha para a segurança das transfusões de sangue, até sucumbir à transfusão relacionadas comAIDS aos 46 anos. Um nome alternativo para o fator de plasma é componente tromboplastina, dado por um grupo independente, na Califórnia.[7]
O Fator Hageman, agora conhecido como fator XII, foi identificado em 1955 em um paciente assintomático com um tempo de sangramento prolongado chamado John Hageman. O fator X, ou fator Stuart-Prower, foi descoberto no ano seguinte, em 1956. Esta proteína foi identificada na Sra. Audrey Prower de Londres, que tinha tendência ao sangramento ao longo de toda a sua vida. Em 1957, um grupo americano identificou o mesmo fator em Sr. Rufus Stuart. Já os fatores XI e XIII foram identificados em 1953 e 1961, respectivamente.[7]
A visão de que o processo de coagulação é uma "cascata" ou "cachoeira" foi enunciada quase simultaneamente por MacFarlane[8] no Reino Unido e por Davie e Ratnoff[9] nos Estados Unidos.
Nomenclatura[editar | editar código-fonte]
O uso de algarismo romanos ao invés de epônimos ou designações sistemáticas foi acordado durante as conferências anuais (a partir de 1955) de especialistas em hemostasia. Em 1962, o consenso foi alcançado sobre a numeração dos fatores I a XII.[10] Esta comissão evoluiu para o atual Comitê Internacional de Trombose e Hemostasia (ICTH). A atribuição de números cessou em 1963 após a nomeação do Fator XIII. Os nomes Fator Fletcher e Fator Fitzgerald foram dados a outras proteínas relacionadas com a coagulação, a pré-calicreína e o cininogênio de alto peso molecular, respectivamente.[7]
Fatores III e VI são atribuídos, como tromboplastina nunca foi identificado, e na verdade acabou por ser constituído de dez outros fatores, e accelerin foi encontrado para ser ativado fator V.
Referências
- ↑ Schmidt A. (1872). "Neue Untersuchungen ueber die Fasserstoffesgerinnung". Pflüger's Archiv für die gesamte Physiologie 6: 413–538. DOI:10.1007/BF01612263.
- ↑ Schmidt A. Zur Blutlehre. Leipzig: Vogel, 1892.
- ↑ Arthus M, Pagès C. (1890). "Nouvelle theorie chimique de la coagulation du sang". Arch Physiol Norm Pathol 5: 739–46.
- ↑ Shapiro SS. (2003). "Treating thrombosis in the 21st century". N. Engl. J. Med. 349 (18): 1762–4. DOI:10.1056/NEJMe038152. PMID 14585945.
- ↑ Brewer DB. (2006). "Max Schultze (1865), G. Bizzozero (1882) and the discovery of the platelet". Br. J. Haematol. 133 (3): 251–8. DOI:10.1111/j.1365-2141.2006.06036.x. PMID 16643426.
- ↑ Morawitz P. (1905). "Die Chemie der Blutgerinnung". Ergebn Physiol 4: 307–422.
- ↑ a b c d e f Giangrande PL. (2003). "Six characters in search of an autor: the history of the nomenclature of coagulation factors". Br. J. Haematol. 121 (5): 703–12. DOI:10.1046/j.1365-2141.2003.04333.x. PMID 12780784.
- ↑ MacFarlane RG. (1964). "An enzyme cascade in the blood clotting mechanism, and its function as a biochemical amplifier". Nature 202: 498–9. DOI:10.1038/202498a0. PMID 14167839.
- ↑ Davie EW, Ratnoff OD. (1964). "Waterfall sequence for intrinsic blood clotting". Science 145: 1310–2. DOI:10.1126/science.145.3638.1310. PMID 14173416.
- ↑ Wright IS. (1962). "The nomenclature of blood clotting factors". Can Med Assoc J 86: 373–4. PMID 14008442.
Nenhum comentário:
Postar um comentário